La dyshidrose, également appelée dysidrose, est une affection cutanée inflammatoire qui touche principalement les paumes des mains et les plantes des pieds. Elle est souvent classée parmi les formes particulières d’eczéma et porte aussi les noms d’eczéma dyshidrosique, eczéma palmo-plantaire ou dermatose vésiculo-bulleuse.
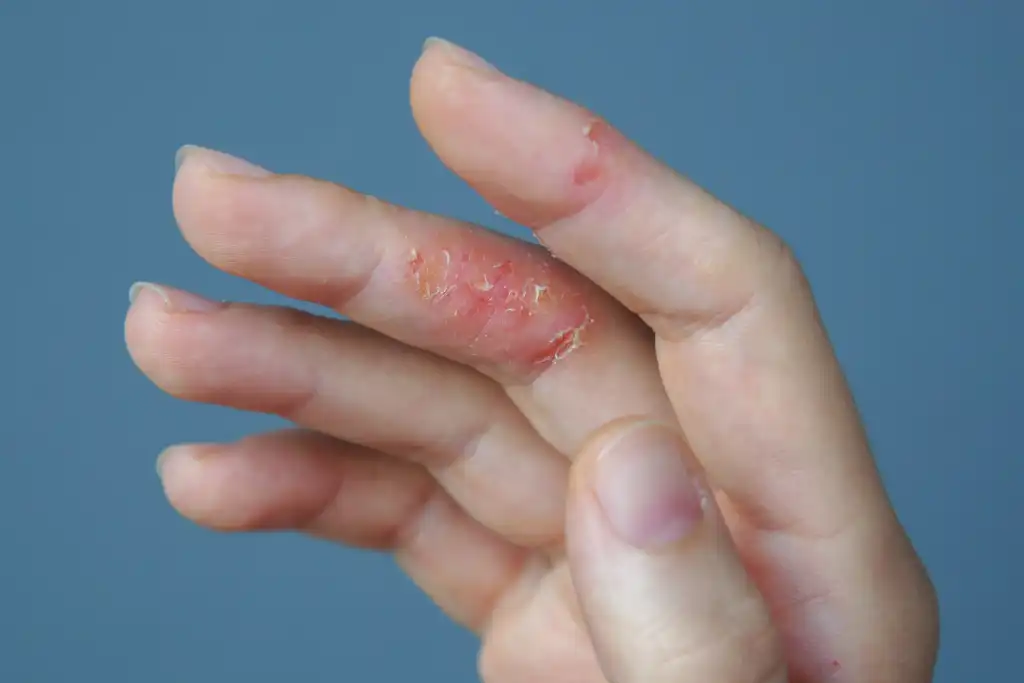
Cette maladie se caractérise par l’apparition de petites vésicules ou bulles remplies de liquide clair, parfois regroupées en plaques, qui se développent généralement sur les côtés des doigts, la paume des mains ou la plante des pieds. Ces lésions surviennent souvent de manière soudaine, s’accompagnent de démangeaisons intenses ou d’une sensation de brûlure, puis sèchent et disparaissent en quelques semaines.
La dyshidrose évolue le plus souvent par poussées. Les symptômes peuvent apparaître plusieurs fois par an, parfois à la même saison, notamment au printemps ou en été, lorsque la chaleur et l’humidité augmentent.
Quelles sont les causes et les facteurs favorisants ?
La cause exacte de la dyshidrose reste encore mal comprise. Les dermatologues considèrent qu’il s’agit d’une affection multifactorielle, c’est-à-dire liée à plusieurs facteurs environnementaux, immunologiques et parfois psychologiques.
Parmi les éléments les plus souvent associés aux poussées :
- La chaleur et l’humidité
- La transpiration excessive des mains et des pieds, appelée hyperhidrose, peut favoriser l’apparition des vésicules. Les périodes chaudes et humides augmentent donc le risque de poussées.
Le stress et la fatigue
Le stress émotionnel est reconnu comme un facteur déclencheur ou aggravant de nombreuses maladies cutanées, notamment l’eczéma. Des épisodes de dyshidrose peuvent ainsi apparaître après des périodes de tension psychologique ou de fatigue intense.
Les allergies de contact
Les infections fongiques
Une mycose des pieds, comme le pied d’athlète, peut parfois être associée à l’apparition de dyshidrose sur les mains.
Plusieurs études ont montré que le tabac pourrait aggraver l’inflammation cutanée et favoriser les poussées.
Dans de nombreux cas, aucun facteur précis n’est identifié, et la maladie peut apparaître de manière sporadique ou saisonnière.
Comment reconnaître la dyshidrose ?
Les symptômes typiques de la dyshidrose comprennent :
l’apparition de petites vésicules transparentes sur la peau ;
des démangeaisons intenses (prurit) ou une sensation de brûlure ;
une peau rouge et irritée autour des lésions ;
la formation de croûtes ou de fissures lorsque les vésicules se rompent ;
une desquamation (peau qui pèle) lors de la guérison.
Les vésicules donnent parfois à la peau un aspect granuleux ou granité. Lorsque les bulles sèchent, elles peuvent laisser place à une peau sèche et fragile.
Dans certains cas, les démangeaisons entraînent des griffures répétées, ce qui augmente le risque de surinfection bactérienne. La peau peut alors devenir douloureuse, suinter et former des croûtes jaunâtres.
Il est important de rappeler que la dyshidrose n’est pas contagieuse : elle ne peut pas se transmettre d’une personne à une autre.
Diagnostic : comment confirmer la maladie ?
Le diagnostic repose principalement sur l’examen clinique réalisé par un médecin généraliste ou un dermatologue. L’aspect caractéristique des vésicules et leur localisation permettent souvent d’identifier la maladie.
Deux formes sont généralement distinguées :
Dyshidrose simple : présence de vésicules sans rougeur importante.
Eczéma dyshidrosique : vésicules associées à une inflammation cutanée et parfois à une desquamation marquée.
Dans certains cas, des examens complémentaires peuvent être réalisés pour rechercher une cause :
tests allergologiques cutanés pour identifier une allergie de contact ;
prélèvements mycologiques pour détecter une infection fongique ;
analyses bactériologiques en cas de suspicion de surinfection ;
dosage des immunoglobulines E pour explorer un terrain allergique.
Comment les soulager
Le traitement de la dyshidrose vise principalement à soulager les symptômes et réduire l’inflammation, car il n’existe pas de traitement définitif permettant de prévenir toutes les poussées.
Les solutions thérapeutiques peuvent inclure :
compresses humides ou bains antiseptiques (acétate d’aluminium ou permanganate de potassium) ;
crèmes hydratantes et émollientes pour restaurer la barrière cutanée.
Traitement anti-inflammatoire
Les corticoïdes topiques sont souvent prescrits pour diminuer l’inflammation et accélérer la guérison des lésions.
Médicaments complémentaires
Selon les cas :
antihistaminiques pour réduire les démangeaisons ;
antibiotiques si une infection bactérienne est présente.
Dans certaines formes sévères ou chroniques, un dermatologue peut proposer d’autres traitements comme la photothérapie ou certains médicaments immunomodulateurs.
Évolution et complications possibles
La dyshidrose évolue généralement par épisodes récurrents, avec des périodes sans symptômes entre les poussées.
Les complications restent rares mais peuvent inclure :
surinfection bactérienne des lésions ;
fissures douloureuses de la peau ;
inflammation des vaisseaux lymphatiques (lymphangite).
Une consultation médicale est recommandée si les lésions deviennent très douloureuses, si du pus apparaît ou si la zone touchée s’étend rapidement.
La dyshidrose peut toucher les hommes comme les femmes et survenir à tout âge, bien qu’elle soit plus fréquente chez les adultes jeunes.
Certaines professions présentent un risque plus élevé en raison de contacts répétés avec l’eau ou des produits irritants, notamment :
les professionnels de santé ;
les cuisiniers et restaurateurs ;
les boulangers et bouchers ;
les coiffeurs ;
les travailleurs manipulant des produits chimiques ou ménagers.
Prévention : gestes simples pour limiter les poussées
Même si la cause précise de la dyshidrose reste inconnue, certaines mesures peuvent aider à réduire la fréquence des crises :
éviter le contact prolongé avec l’eau et les produits irritants ;
utiliser des savons doux et non parfumés ;
bien sécher les mains et les pieds après lavage ;
hydrater régulièrement la peau avec des crèmes émollientes ;
porter des gants protecteurs lors de travaux ménagers ou professionnels ;
limiter l’exposition aux métaux allergènes comme le nickel ;
adopter des techniques de gestion du stress (sport, relaxation, sommeil suffisant).
